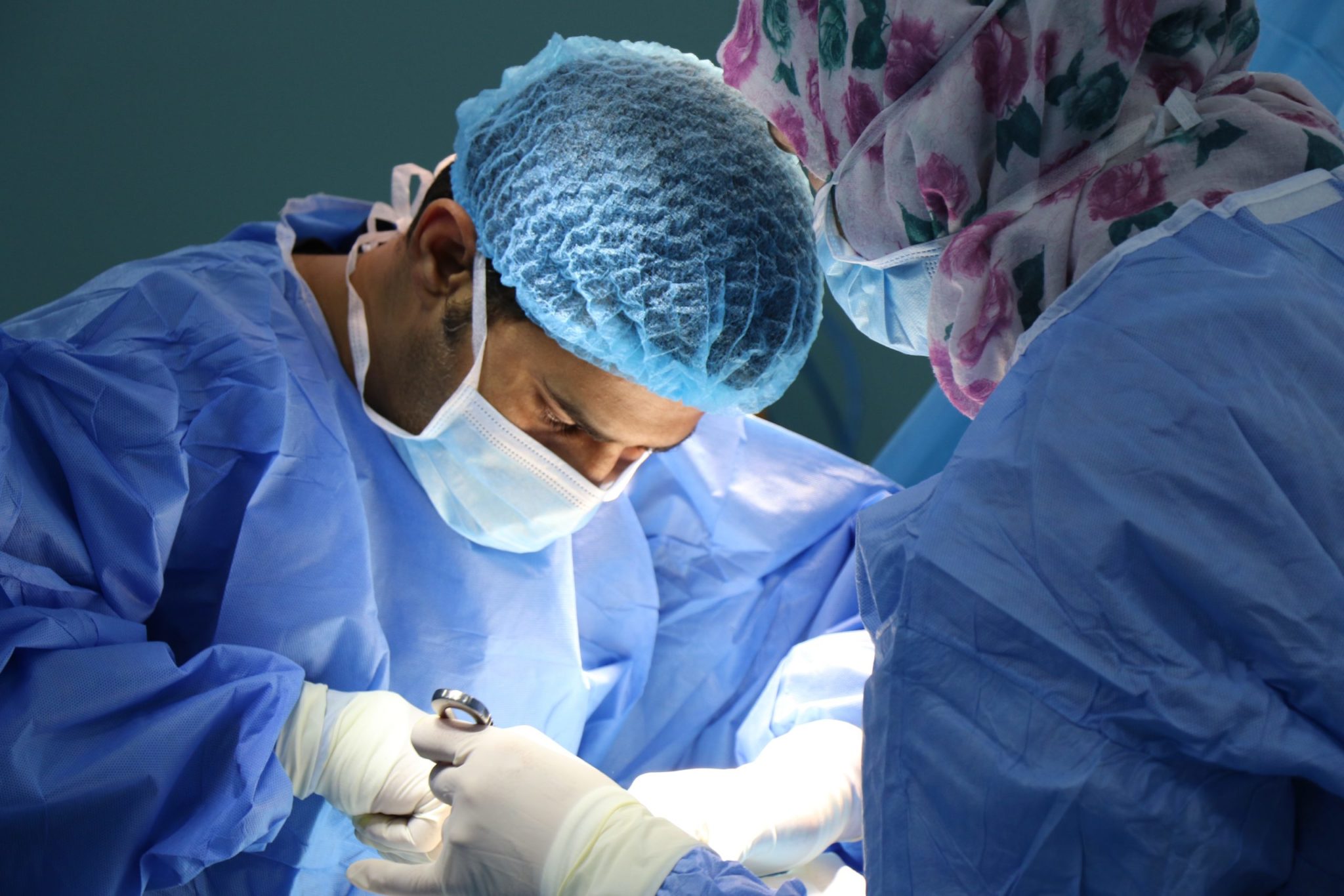
Zapraszamy do zapoznania się z publikacją „Zespół Marfana – aspekty medyczne i kliniczne”...
Na tej stronie przeczytasz m. in. o:
Tętniaki i rozwarstwienia aorty u dzieci
Jak się leczy poszerzenie aorty u dzieci? Jeżeli już w dzieciństwie obserwowane jest poszerzenie...
Opieka kardiologiczna u dzieci
Dlaczego dziecko z chorobą tkanki łącznej musi być całe życie pod kontrolą kardiologiczną U...
Wady zastawek serca
Zespół Marfana to choroba tkanki łącznej, więc wszędzie tam gdzie występuje tkanka łączna mogą...
Tętniaki i rozwarstwienie aorty
Ludzie z zespołem Marfana i innymi chorobami tkanki łącznej zwłaszcza chorzy na chorobę...
Rodzinny tętniak aorty piersiowej i rozwarstwienie aorty (FTAAD)
Tętniak aorty piersiowej to poszerzenie średnicy aorty w jamie klatki piersiowej. Poszerzenie...
,Jak się leczy tętniaki i rozwarstwienia aorty?
Jeżeli w jakimkolwiek momencie życia obserwowane jest poszerzenie aorty to wg. najnowszych zaleceń medycznych i badań klinicznych (m.in. dr Dietz) najlepsze rezultaty daje jednoczesne stosowanie betablokerów i sartanów, i to w jak najdłuższym czasie czyli od jak najwcześniejszych lat dzieciństwa. Coraz więcej dzieci przyjmuje pod kontrola lekarzy taką kombinację leków dobrze tolerując leczenie. Niektórzy dorośli źle znoszą podaż niektórych leków, dlatego warto być w stałym kontakcie ze swoim lekarzem, tak aby leczenie farmakologiczne było dostosowane do warunków pacjenta i uwzględniało jego samopoczucie i tryb życia.
Bezwzględnie należy kontrolować ciśnienie tętnicze krwi, bo podwyższone ciśnienie jeszcze mocniej oddziałuje na słabe błony tętnic.
Mechanizm rozwarstwienia tętnicy.
Osłabiona tkanka łączna powoduje, że tętnice mogą się poszerzać. Zazwyczaj najpierw pojawia się poszerzenie opuszki aorty i aorty wstępującej. Jest to związane zazwyczaj z wadą zastawki (niedomykalność, dwupłatkowa budowa) ale przede wszystkim z siłą wypychania krwi z serca. Bo nawet u dzieci z dobrze zachowaną funkcją zastawki aortalnej następuje poszerzenie. Jeżeli poszerzenie jest znaczne a ściana wewnętrzna tętnicy bardzo cienka, może dojść w pewnym momencie do przerwania ciągłości ściany tętnicy. Co do zasady tętniaki pękają samoistnie zawsze od środka, pod wpływem siły/nurtu krwi, która przepływa w ich tętnicy. Jeśli dojdzie do przerwania ciągłości ściany aorty, krew wpływa pomiędzy ścianę wewnętrzną i środkową, i wytwarza się drugi kanał/nurt przepływu krwi. Moment ten jest zazwyczaj bardzo bolesny, pacjenci czują duszność, pieczenie, promieniujący rozrywający ból postępujący wzdłuż kręgosłupa.
Czy tętniakom można zapobiegać?
Niestety ale w chorobach tkanki łącznej nie da się zapobiec wystąpieniu tętniaków. Nie wiemy czy u danego pacjenta tętniak wystąpi i w jakim okresie życia, dlatego od urodzenia należy monitorować stan serca i aorty. Co do zasady warto zapobiegać, czyli od pierwszych lat życia być pod kontrolą lekarza, co najmniej raz w roku wykonywać badanie echo serca aby monitorować wymiary aorty. A dodatkowo warto podawać leki z grupy betablokerów, skorelowane z jednoczesnym podawaniem sartanów. Obecnie ta kombinacja daje najlepsze rezultaty w hamowaniu poszerzania aorty. Niestety czasem mimo podawania leków i stosowania się do zaleceń lekarza oraz mimo prowadzenia oszczędzającego trybu życia, tętniak i tak wystąpi. Poza tym zdarza się, że o chorobie osoby nie wiedzą lub nie otrzymały zaleceń, które mogłyby powstrzymać postęp choroby.
Operacyjne leczenie tętniaków
Kiedy operować?
Tętniaki u pacjentów z chorobami tkanki łącznej leczy się operacyjnie. U pacjentów z chorobami tkanki łącznej zaleca się protezowanie fragmentu aorty za pomocą protezy wykonanej z dzianiny medycznej powleczonej specjalnym żelem. Nie poleca się u u tych pacjentów wykonywania interwencji za pomocą stentgraftów, chyba że jest to procedura ratująca życie.
Istotne jest aby moment operacji tętniaka był przewidziany wcześniej w czasie. Można to określić stosując najnowsze wytyczne dotyczące średnicy poszerzonej aorty vs. mutację genetyczną. W niektórych chorobach tkanki łącznej moment krytyczny jest przy średnicy 40 mm (zespół Loeysa-Dietza), u innych 45 mm, zaś krytycznym jest zazwyczaj wymiar 50 mm. Podejmując decyzję o leczeniu operacyjnym lekarz bierze pod uwagę nie tylko wymiar tętniaka, ale także tempo jego poszerzania. Jeżeli lekarz uzna, że wymiar tętniaka (w milimetrach) i/lub z-score jest na tyle wysoki, że konieczna jest operacja, należy się przede wszystkim dobrze do niej przygotować. Idealna sytuacja to przeprowadzenie zabiegu w trybie planowym, w ośrodku do tego przygotowanym. Istotne jest także przygotowanie pacjenta (dobry ogólny stan zdrowia, brak infekcji) oraz jego rodziny (wsparcie psychiczne). Lekarz prowadzący na pewno przekaże odpowiednie zalecenia dotyczące przygotowania do zabiegu.
Przygotowanie do operacji
- Wybór ośrodka i operatora. Rodzina pacjenta i pacjent muszą się czuć bezpiecznie w miejscu gdzie będzie operacja. Powinni poznać lekarza kardiochirurga, oddział i zasady w nim panujące, np. jakie są zasady odwiedzin na sali pooperacyjnej czy OIOMie.
- Wybór metody operacji i omówienie przebiegu operacji z kardiochirurgiem ? operatorem. Dużo emocji wzbudza temat operacji aorty wstępującej z jednoczesną operacją zastawki aortalnej, warto porozmawiać z lekarzem o możliwościach (plastyka zastawki własnej, zastawka biologiczna czy sztuczna zastawka mechaniczna). Wszystkie wątpliwości powinny zostać wyjaśnione przed zabiegiem. Zarówno lekarz jak i pacjent bardzo chcieliby, aby pacjent zachował zastawkę własną zastawkę, bo unika dzięki temu terapii przeciwkrzepliwej, co jest szczególnie ważne u dzieci i młodocianych pacjentów którzy jeszcze rosną (podstawowy lek przeciwkrzepliwy to antagonista wit. K, a witamina K jest niezbędna do prawidłowej syntezy wapnia i wit. D3). Ostateczną decyzję nt. zastawki podejmuje kardiochirurg dopiero w momencie operacji, wtedy na żywo ocenia stan zastawki i ocenia realne szanse na zachowanie jej funkcji po zabiegu. Proszę pamiętać, że najważniejsza jest dobra praca serca i wydolność układu sercowo-naczyniowego, zaś konsekwencja w postaci terapii przeciwkrzepliwej jest warunkiem drugorzędnym.
- Konsultacja stomatologiczna ? pacjent przed zabiegiem musi mieć wyleczone wszystkie zęby. Bakterie zębowe są bardzo niebezpieczne i mogą spowodować zapalenie wsierdzia.
- Konsultacja laryngologiczna i wykonanie posiewów. Lekarz laryngolog badając pacjenta pod kątem operacji sprawdza budowę krtani, ocenia czy nie będzie trudności w zaintubowaniu pacjenta (rurka doprowadzająca tlen w czasie operacji). Pobiera też materiał, aby sprawdzić czy w obrębie dróg oddechowych pacjenta nie ma skolonizowanych niebezpiecznych szczepów bakterii lub grzybów. Takie postępowanie znacznie zmniejsza ryzyko zakażeń okołooperacyjnych, w tym zapalenia płuc i zapalenia wsierdzia.
- Konsultacja z anestezjologiem ? omówienie przebiegu znieczulenia, ewentualnego krążenia pozaustrojowego i wszelkich ryzyk. Konsultacja z anestezjologiem zazwyczaj odbywa się tuż przed operacją.
- Zabezpieczenie krwi. Krew ratuje życie. Pamiętaj o tym. Nawet jeśli nikt ze szpitala nie prosi o jej zebranie ? zrób to, poproś swoich znajomych, aby w związku z operacją Twoją lub członka Twojej rodziny oddali honorowo jak najwięcej krwi. Będzie ona potrzebna pacjentowi i innym pacjentom nie tylko w czasie operacji, ale także w okresie pooperacyjnym, gdy trzeba hamować krwawienia lub leczyć dużą niedokrwistość. W niektórych operacjach tętniaków potrzebne jest nawet 20 jednostek krwi na jednego pacjenta!
- Konsultacja z psychologiem ? zazwyczaj nie zapewnia jej szpital, ale warto o to dopytać lub rozważyć zorganizowanie jej we własnym zakresie, dotyczy to pacjentów zarówno małoletnich jak i dorosłych i dotyczy to nie tylko pacjentów, ale także bliskich. Operacja to ogromny stres dla każdego, warto dobrze się do niej przygotować również psychicznie, bo jak powtarzają wszyscy kardiochirurdzy najważniejszy czynnik sukcesu operacji to pozytywne nastawienie pacjenta. Bardzo pomocna będzie rozmowa z kimś kto tak zabieg już przeszedł, najlepiej w tym samym ośrodku, oraz z bliskimi takich pacjentów.
Przebieg operacji
W dniu wyznaczonego zabiegu pacjent musi być na czczo czyli nie może nic jeść ani pić. Bezpośrednio przed zabiegiem powinien umyć się w specjalnym antybakteryjnym płynie (dostępny w szpitalu), powinien tez umyć dokładnie zęby.
Następnie pacjent jest przekazany na blok operacyjny. Następnie po uśpieniu pacjent jest układany na stole operacyjnym, ma zakładane wkłucia dożylne oraz cewnik moczowy. Pole operacyjne (klatka piersiowa) jest dezynfekowane. Następnie chirurg dokonuje rozcięcia skóry i mostka (kardiotomia), potem przecina worek osierdziowy (perikardiotomia) uzyskując dostęp do operowanego narządu. W przypadku operacji aorty piersiowo ? brzusznej dostęp uzyskiwany jest z bocznej kardiotomii czyli przecięcia żeber ukośnie spod pachy w kierunku pod mostkiem a następnie wzdłuż brzucha. Następnie wyprowadzone zostaje krążenie pozaustrojowe za pomocą rurek (kaniuli). Za natlenowanie i krążenie krwi odpowiada zewnętrzna maszyna ? oksygenerator, której praca nadzorowana jest przez perfuzjonistę. Nad dobrostanem pacjenta czuwa lekarz anestezjolog. Możliwe jest chłodzenie pacjenta, co oszczędza narządy wewnętrzne. W tym czasie kardiochirurg dokonuje odcięcia patologicznie zmienionego fragmentu aorty, wszywa w to miejsce protezę naczyniową oraz w zależności od stanu zastawek dokonuje reimplantacji zastawki (zastawka aortalna połączona jest z protezą). Jeżeli operacja dotyczy łuku lub aorty piersiowo ? brzusznej kardiochirurg doszywa kolejno wszystkie odejścia tętnicze (do łuku ? tętnice dogłowowe, ramienne, podobojczykowe), do brzusznej ? tętnice międzyżebrowe, tętnicę Adamkiewicza, krezkowe, nerkowe. Następnie operator sprawdza szczelność zespolenia i jeśli wszystko działa poprawnie następuje uruchomienie pracy serca i zeszycie pacjenta. Po takiej operacji pacjent przebywa w oddziale intensywnej opieki medycznej, a nad jego stanem czuwają lekarze anestezjolodzy i pielęgniarki anestezjologiczne. Oddech wspomaga respirator, pacjent jest przez pewien czas utrzymywany w uśpieniu. Po około 2 dobach możliwe jest zazwyczaj przeniesienie pacjenta do oddziału pooperacyjnego lub kardiochirurgii gdzie powoli dochodzi do zdrowia. Okres ten jest o wiele dłuższy przy operacji wymiany aorty piersiowo ? brzusznej. Normalnym w okresie pooperacyjnym jest utrzymywanie drenażu z jam klatki piersiowej, elektrod nasercowych, normalne jest częściowe krwawienie (ważne aby nie było zbyt duże), normalne są przejściowe problemy z oddychaniem.
Rehabilitacja po zabiegach kardiochirurgicznych
Rehabilitacja oddechowa
Pierwszy etap rehabilitacji po przebudzeniu jeszcze na OIOM stanowi rehabilitacja oddechowa. Pacjent otrzymuje do tego małe plastikowy przyrząd, podobny to maszyny losującej w popularnym totolotku, z tym że w przyrządzie tym są tylko 3 tunele i 3 kilki oraz ustnik z wężykiem. Zadanie pacjenta to ćwiczenie oddechu, stopniowe wydłużanie go. Pierwszym sukcesem będzie uniesienie jednej, potem dwóch a na końcu 3 kulek.
Kaszel
Jest normalnym objawem zdrowienia klatki piersiowej w tym płuc po zabiegu, narkozie i wentylacji za pomocą respiratora. Kaszel po operacji kardiochirurgicznej towarzyszy praktycznie wszystkim pacjentom. Wchodząc na oddział kardiochirurgiczny można odnieść wrażenie, że przebywają tam pacjenci z infekcjami, ale powód kaszlu jest inny ? odksztuszanie zalegającego płynu z płuc. Stan płuc pacjenta jest kontrolowany w okresie pooperacyjnych częstym osłuchiwaniem i dość częstymi badania RTG (nawet co 2-3 dni).
Rada: kaszląc pacjent powinien krzyżować ręce na klatce piersiowej, tak aby zapobiec odczuciom bólowym po przecięciu mostka.
Pierwsze kroki
Najtrudniejszy pierwszy krok. Potem będzie już tylko łatwiej. Pierwsze uruchomienie ? wstanie z łóżka, zazwyczaj odbywa się pod kontrolą lekarza lub rehabilitanta. Pacjenci nie wspominają tego jako przyjemne doświadczenie, zwłaszcza jeśli jeszcze mają cewnik czy dreny, ale pionizowanie jest konieczne dla szybszej regeneracji płuc i ogólnego zdrowienia. Pierwszy spacer to kilka kroków i częsty odpoczynek. Spacery rehabilitacyjne muszą się odbywać z pomocą i asekuracją, często w oddziałach kardiochirurgicznych i kardiologicznych znajdują się specjalne balkoniki rehabilitacyjne.
Cel rehabilitacji
Po kilku dniach pacjent będzie w stanie chodzić coraz dalej. Docelowo pacjent dobrze zrehabilitowany potrafi wejść na 1 piętro po schodach. Dorośli pacjenci jeśli osiągną ten cel mogą wrócić do aktywności seksualnej. Czas nie jest tak istotny jak wydolność oddechowa.
Polecane ośrodki rehabilitacyjne
W wielu klinikach kardiochirurgicznych są dostępne również oddziały rehabilitacyjne (np. Szpitalu Miejskim nr 2 w Rzeszowie, w Instytucie Kardiologii w Aninie) ale nie każdy pacjent musi z pobytu w oddziale korzystać. Jeżeli przebieg okresu pooperacyjnego przebiega prawidłowo, a pacjent jest osobą młodą to może wystarczyć powrót do domu, zwłaszcza, jeśli pacjent jest rodzicem.
Dodatkowo możesz poprosić swojego lekarza o skierowanie na pobyt sanatoryjny (lekarz poinformuje Cię o tym w jakim okresie od zabiegu można z takie formy skorzystać).
Ośrodki rehabilitacji kardiologicznej w Polsce:
- Szpital Wojewódzki w Przemyślu polecany przez naszych Przyjaciół z Fundacji Metalowych Serc: http://nowa.wszp.pl/oddzial-rehab/
- Szpital Rehabilitacji Kardiologicznej. Uzdrowisko Konstancin https://uzdrowisko-konstancin.pl/szpital-sue-ryder/oddzial-rehabilitacji-kardiologicznej/
- Centralny Szpital Kliniczny MSWiA w Warszawie, https://cskmswia.pl/pl/a/oddzial-rehabilitacji-kardiologicznej
- Szpital Kardiologiczny w Rabce Zdrój, https://uzdrowisko-rabka.pl/obiekty/szpital-kardiologiczny.html
Photo by JAFAR AHMED on Unsplash
Jeżeli chcesz dowiedzieć się więcej, a może brakuje Ci jakiejś informacji? Napisz do mnie, odpowiem na każdy komentarz i na każdy email – redakcja@marfan.org.pl
To też może Ciebie zainteresować
Zjazd Walny 2025
W tym roku coroczny Zjazd Walny Członków Stowarzyszenia odbędzie się 15 marca w Warszawie. Zjazd...
Świąteczne spotkanie Stowarzyszenia Marfan Polska 2024
30 listopada 2024 r. odbyło się świąteczne spotkanie członków Stowarzyszenia Marfan Polska. Pomimo...
Zmiana kwoty składki członkowskiej na 2025 r.
Szanowni Członkowie Stowarzyszenia Marfan Polska. Niniejszym zawiadamiamy, że w dniu 22...
Świąteczne spotkanie Stowarzyszenia Marfan Polska 2023
2 grudnia 2023 r. odbyło się przedświąteczne spotkanie członków Stowarzyszenia Marfan Polska,...
Zjazd Walny 2023
20 maja 2023 r. odbył się coroczny Zjazd Walny Stowarzyszenia Marfan Polska. Frekwencja na...
Sympozjum oraz świąteczne spotkanie integracyjne 2022
16 grudnia w Dziecięcym Szpitalu Klinicznym UCK WUM w Warszawie pod patronatem prof. Zbigniewa...
Spotkanie integracyjne 2021
2 października 2021 r. w Warszawie odbyło się spotkanie integracyjne członków naszego...
Ocena układu krążenia u pacjentów z zespołem Marfana Lidia Woźniak Mielczarek – rozprawa doktorska
Zapraszamy do zapoznania się z publikacją „Zespół Marfana – aspekty medyczne i kliniczne”...
III Forum Serce Pacjenta – Zaproszenie
Drodzy, W imieniu Pani Prof. Ewy Straburzyńskiej-Migaj, Pani Doktor Marty-Kałużnej-Oleksy oraz...
Zjazd walny Stowarzyszenia Marfan Polska 2021
Szanowni Państwo, Drodzy Członkowie Stowarzyszenia Marfan Polska Na podstawie art. § 18. Statutu...
Rodzaje i opis testów genetycznych. Dlaczego to takie istotne?
Diagnozę zespołu Marfana, tak jak innych zaburzeń tkanki łącznej podejrzewać może lekarz...
Zespół Ehlersa-Danlosa o typie naczyniowym
Zespół Ehlersa-Danlosa o typie naczyniowym jest dziedzicznym schorzeniem, którego objawy są dość...
Zespół Ehlersa-Danlosa typ hipermobilny
Jest to zaburzenie tkanki łącznej, które najczęściej wpływa negatywnie na kości i stawy. Ludzie z...
Fenotyp MASS
Fenotyp MASS to zaburzenie tkanki łącznej podobne pod wieloma względami do zespołu Marfana. Ludzie...
Zespół Shprintzena-Goldebrga
Zespół Shprintzena-Goldberga jest zaburzeniem, które wpływa na wiele części ciała. Ludzie z tym...
Leczenie przewlekłego bólu
Osoby dotknięte genetycznymi chorobami tkanki łącznej nawet w obrębie jednej rodziny nie wykazują...
Tętniaki i rozwarstwienia aorty u dzieci
Jak się leczy poszerzenie aorty u dzieci? Jeżeli już w dzieciństwie obserwowane jest poszerzenie...
Opieka kardiologiczna u dzieci
Dlaczego dziecko z chorobą tkanki łącznej musi być całe życie pod kontrolą kardiologiczną U...
Wady zastawek serca
Zespół Marfana to choroba tkanki łącznej, więc wszędzie tam gdzie występuje tkanka łączna mogą...
Tętniaki i rozwarstwienie aorty
Ludzie z zespołem Marfana i innymi chorobami tkanki łącznej zwłaszcza chorzy na chorobę...
Zespół Sticklera
Zespół Sticklera to grupa zaburzeń genetycznych, które wpływają na tkankę łączną, w szczególności...
Zobacz wpisy na blogu Marfanów
Podróże z Marfanem
Choć zespół Marfana potrafi być bardzo uciążliwy, potrafi utrudniać nam wykonywanie wielu...
Jakie jest prawidłowe ciśnienie?
Ciśnienie tętnicze nie jest stałe przez całe nasze życie. Na przykład u dzieci jest to zależne od...
Cudowne ozdrowienie na komisji lekarskiej!
Kiedyś już opowiadałem po co nam status osoby niepełnosprawnej i co trzeba zrobić aby stanąć przed...
Jak rozpoznano u mnie zespół Marfana?
Urodziłem się w 1982 roku, czyli w epoce przed USG, nie wspominając już o echo dla noworodków....
Dlaczego mierzyć ciśnienie?
Jest kilka powodów dlaczego pomiary ciśnienia są ważne i to bez względu na wiek. Warto wiedzieć co...
Co to jest ciśnienie tętnicze?
Co znajdziesz w dzisiejszym poście: Czym jest ciśnienie krwi Co to jest ciśnienie górne i dolne...